Cette maladie est mal connue, bien que plusieurs milliers d'observations avec diagnostic et traitement ultérieur aient été décrites.
La multitude de diversité et de non-spécificité du tableau clinique des varices du petit bassin conduit à des erreurs grossières de la part du diagnostic, qui à l'avenir en affectent les conséquences.
Caractéristiques des varices du petit bassin
Les veines du bassin sont plusieurs fois plus longues que les artères, ce qui conduit à leur plus grande capacité. Cela est dû à la phylogenèse du système vasculaire de la région pelvienne. Les veines pelviennes sont hautement adaptables et potentiellement sujettes au remodelage, ce qui contribue à la formation d'un réseau densément entrelacé.
La vitesse et la direction du flux sanguin sont régulées par des valves, qui sont contrôlées par des mécanismes humoraux complexes. Les valves équilibrent la pression dans différentes parties du réseau veineux.
Lorsque les valves cessent de fonctionner, une stagnation du sang se développe, ce qui conduit à une pathologie vasculaire et à la formation de varices. Le caractère unique des veines pelviennes réside dans le fait que les larges ligaments de l'utérus, qui maintiennent la lumière du vaisseau large, peuvent le rétrécir, provoquant une pathologie.
Causes d'occurrence
La dilatation veineuse pelvienne pathologique peut être due aux raisons suivantes:
- Perturbation de la voie de sortie du sang;
- Oblitération du tronc veineux;
- Compression des troncs collatéraux par une modification de la position de l'utérus, par exemple en rétroflexion;
- insuffisance de la valve veineuse ovarienne (congénitale ou acquise);
- syndrome postphlébitique obstructif;
- Pathologie du tissu conjonctif;
- angiodysplasie artérioveineuse;
- Assis prolongé, travail physique pénible;
- Varices des membres inférieurs;
- Grossesse (3 ou plus) et accouchement (2 ou plus);
- Maladies de la région génitale féminine (salpingo-ovariose chronique, tumeurs ovariennes, fibromes utérins et endométriose génitale);
- Adhésion des organes pelviens;
- Obésité.
Classification par degré de maladie
Par la taille de la veine dilatée, on distingue les degrés suivants:
- jusqu'à 0, 5 cm, parcours "tire-bouchon" des navires;
- 0, 6-1 cm;
- plus de 1 cm.
Variantes de l'évolution de la maladie
- varices du périnée et du vestibule du vagin;
- syndrome de congestion veineuse du petit bassin;
Symptômes
- Les plus courantes - douleurs fréquentes dans le bas de l'abdomen, périnée après une longue surcharge statique et dynamique. La douleur s'intensifie dans la deuxième phase du cycle, après l'hypothermie, la fatigue, le stress, les exacerbations de diverses maladies.
- Se sentir "hors de propos", douleur pendant et après les rapports sexuels.
- Dysménorrhée - irrégularités menstruelles, y compris le syndrome douloureux.
- Sécrétion, plus que normale, des glandes du tractus génital.
- La stagnation du sang conduit à l'infertilité, une fausse couche, un avortement.
- Violation de la miction due à l'expansion des veines de la vessie.
Diagnostics
Le diagnostic de la maladie uniquement par des plaintes ne réussit que dans 10% des cas.
La palpation des parois internes du bassin, permet de sentir les phoques oblongs et les nœuds veineux. Vu dans les miroirs, la cyanose de la muqueuse vaginale est visible.
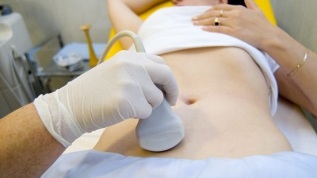
La procédure de choix est un examen échographique avec cartographie Doppler couleur, qui permet de détecter non seulement les varices ovariennes, mais aussi la thrombose veineuse, les occlusions post-thrombophlébiques. L'échographie montre des structures de tortuosité, "en forme de vers", sans réflexion de signal, localisées sur la face latérale de l'utérus.
L'effet Doppler est basé sur la teinte bleue et rouge du flux sanguin veineux et artériel, respectivement.
L'appareil d'examen par ultrasons à l'aide d'un programme spécial reconnaît le mouvement du sang à partir du capteur et dans l'autre sens, calcule la vitesse du flux sanguin et le type de vaisseau.
Mais la définition exacte d'une veine ou d'une artère reste avec le médecin. La méthode Doppler fonctionne dans presque tous les cas, les exceptions aux règles sont dictées par notre corps, car le sang qui coule du cœur n'est pas toujours artériel et vice versa.
Ainsi, le médecin du diagnostic par ultrasons voit ce vaisseau artériel ou veineux, sa taille, son débit sanguin et de nombreux indicateurs qui ne sont pas nécessaires à une personne ordinaire, mais jouent un rôle important dans le diagnostic. Pour cela, des capteurs transabdominaux et transvaginaux sont utilisés.
Dans 5, 7% des cas, la maladie est reconnue par hasard lors du dépistage. Normalement, le diamètre de la veine ovarique est de 0, 4 cm.
CT et IRM sont très précis. Avec ces méthodes, il est possible de détecter des accumulations de varices dans les ligaments de l'utérus, des ovaires et autour de ces organes. Il est possible de déterminer une pathologie concomitante.
Une méthode très fiable est la recherche phlébographique.
Le contraste est effectué à la hauteur du test de Valsalva, à contre-courant du flux sanguin. Cela vous permet de voir exactement la défaillance de la vanne.
La rethngenorénoscopie gauche, la phlébographie rénale, la phléboovarioscopie supersélective et la phléboovariographie des deux côtés sont également utilisées. Ces méthodes permettent de déterminer les modifications hémodynamiques et anatomiques des veines rénales et les endroits où les veines gonadiques y pénètrent.
La phlébovarioscopie supersélective est réalisée par cathétérisme des veines gonadiques à travers la veine fémorale ou sous-clavière controlatérale, suivi d'une injection de contraste.
La plupart du sang des varices du plexus uvin est déversé dans la veine ovarienne. Mais dans les conditions d'hypertension, il se produit par les veines utérines extraorganiques dans la veine iliaque interne. Le plexus des veines, à travers lequel un écoulement peut se produire, comprend le plexus sacré et vésical.
En phlébovaricographie gauche, on distingue 3 stades de stase veineuse dans le plexus uviforme de l'ovaire gauche:
- Il n'y a pas de sortie du plexus de l'ovaire gauche, ou il suit un court trajet supplémentaire.
- Il existe un long chemin supplémentaire.
- Deux chemins de sortie supplémentaires sont visibles, ou un supplémentaire et auxiliaire.
À 2 et 3 stades, des varices du plexus uviforme de l'ovaire droit se forment.
La laparoscopie est utilisée pour le diagnostic différentiel. Les veines pathologiquement tortueuses sont situées dans la région ovarienne, en direction des ligaments ronds et larges. Ils ressemblent à de grands conglomérats cyanotiques avec une paroi mince et tendue.
La complexité du diagnostic réside dans le fait que la maladie est souvent cachée derrière les signes d'un processus inflammatoire, diffère dans les manifestations cliniques, déguisée en endométriose, prolapsus des organes internes, neuropathies postopératoires et de nombreuses maladies extragénitales.
Traitement
L'objectif principal du traitement est d'éliminer le reflux dans les veines. Dans les premiers stades de la maladie, un traitement conservateur est utilisé. Dans les derniers stades de la maladie, la chirurgie est le traitement de choix.
Traitement conservateur
Il consiste à normaliser le tonus veineux, à améliorer l'hémodynamique et les processus trophiques.
Traitement symptomatique des symptômes individuels. Anti-inflammatoire non stéroïdien pour la douleur, pour les saignements - thérapie hémostatique.
Les principaux médicaments en traitement conservateur sont les médicaments veinotoniques et les antiagrégants plaquettaires.
Phlébotonique - améliore le tonus de la paroi vasculaire et augmente le flux sanguin. Avec cette maladie, il est préférable de consulter un gynécologue au sujet de certains médicaments.
La physiothérapie est une méthode importante.
Traitement chirurgical
- Résection des varices.
- Manœuvre de gonado-caval.
- Sclérothérapie en laparoscopie.
- Occlusion de la veine ovarienne à l'aide de méthodes endovasculaires radiographiques
Remèdes populaires
Étant donné que le principal facteur d'apparition de la maladie est la faiblesse de l'appareil valvulaire, tous les remèdes populaires utilisés pour les varices des membres inférieurs sont également utilisés pour cette pathologie.
Les plus couramment utilisés sont: noisetier commun, houblon, orties, marronnier d'Inde, racine de pissenlit, kombucha, saule, chêne, millepertuis, ficelle, pollen et bien d'autres plantes.
Efficace est: traitement avec des bains de chêne, châtaignier, saule, camomille, pharmacie, herbes séchées, millepertuis, ficelle.
Prévention
- La première chose à faire si vous avez des plaintes, des prédicteurs ou des maladies énumérées ci-dessus est de contacter votre gynécologue.
- Il est nécessaire de normaliser le régime de travail et de repos, essayez de ne pas rester en position verticale pendant une longue période, une surcharge physique.
- Faites des exercices de prévention "pédale", "stand-bouleau", "jambes de ciseaux"
- Respectez un régime: mangez des aliments riches en vitamines E, P, C, essayez de ne manger que de la viande blanche, moins grasse, remplacez-la par des fruits, des légumes et des céréales.
- Buvez beaucoup de liquides, mais pas moins de 1, 5 litre par jour.
- Débarrassez-vous de l'excès de poids, des mauvaises habitudes.
- Consultez votre médecin au sujet du port de vêtements de compression, cela améliorera la sortie de sang des membres inférieurs, réduisant ainsi la congestion dans le petit bassin.
- Évitez les bains, les saunas, les hammams, les bains chauds.
Afin de ne pas tomber malade avec une maladie aussi difficile à diagnostiquer, vous devez suivre les recommandations préventives énumérées ci-dessus. Traitez votre santé comme la chose la plus précieuse de la vie.
Pour les moindres symptômes suspects dont vous ne pouvez pas vous débarrasser en quelques jours, consultez votre médecin. Il doit vous apporter une assistance hautement qualifiée et vous éviter de souffrir.




































